Diagnóza „cervikální osteochondrózy" se často provádí, pokud si člověk stěžuje na bolest krku. Někteří jí připisují i závratě, ztrátu paměti, necitlivost rukou a další nepříjemné příznaky. Mylně se předpokládá, že onemocnění je spojeno s opotřebením a věkem podmíněnou deformací meziobratlových plotének a dalších prvků páteře.
Jak funguje krční páteř?
Cervikální oblast se skládá ze 7 obratlů. Mezi nimi jsou meziobratlové ploténky - polotuhé struktury s hustým prstencem podél periferie a rosolovitým středem, které fungují jako tlumiče nárazů. Napravo a nalevo od každého obratle jsou dva klouby, mezi nimiž vyčnívají povrchy obratlových výběžků, pokryté chrupavkou. Klouby jsou spojeny vazy a svaly zad.
Proč dochází k bolesti krku?
Typicky se bolest krku objevuje v reakci na neobratný pohyb, zranění nebo v důsledku zánětu některé ze struktur krční páteře. Kromě toho může být příčinou bolesti přetažení svalů nebo vazů, například při zvedání závaží, neúspěšném otáčení hlavy nebo na pozadí artrózy samotných kloubů mezi kloubními procesy. „Uskřípnutí nervu" neboli cervikální radikulopatie, specifické procesy (metastázy, nádory obratlů, míšní membrány v cervikální oblasti) jsou poměrně vzácné.
Bolest krční páteře zažilo v posledním měsíci 26 % mužů a 40 % žen starších 30 let a 5 % mužů a 7 % žen ji pociťuje neustále.
Akutní bolest krku obvykle sama odezní během 1–2 týdnů. Chronická bolest se ve většině případů objevuje v důsledku nedostatku fyzické aktivity nebo naopak příliš intenzivního cvičení.
Lidé však často mylně nazývají nevysvětlitelné bolesti a nepohodlí v krku cervikální osteochondróza a spojují její vývoj s opotřebením a deformací meziobratlových plotének a dalších prvků páteře související s věkem. Ale taková bolest zpravidla nemá nic společného se skutečnou osteochondrózou.
Cervikální osteochondróza
Podle Mezinárodní klasifikace nemocí (MKN) je osteochondróza (osteochondropatie) skupina vzácných dědičných onemocnění spojených s narušením normálního vývoje a růstu kostí. Osteochondróza zpravidla začíná v dětství a je závažná: část kloubu nebo kosti je deformována a někdy dokonce zemře. U tohoto onemocnění nebývá postižena nejčastěji krční páteř, ale hrudní páteř (dolní hrudní obratle). Hlavním klinickým projevem osteochondrózy je tedy výrazné zakřivení hrudní páteře, tzv. hrudní kyfóza.
Příznaky spojené s poškozením hrudní páteře:
- dušnost,
- neustálá slabost
- neschopnost plně dýchat,
- bolest a pálení za hrudní kostí,
- záchvaty zrychleného srdečního tepu.
Stavy doprovázené bolestí krku
Cervikální spondylóza
U lidí nad 50 let je bolest krku obvykle způsobena cervikální spondylózou, věkem podmíněným opotřebením obratlů a souvisejících struktur. Při tomto onemocnění dochází k dehydrataci a oploštění meziobratlových plotének, což způsobuje zhoršení odpisů v cervikální oblasti a mnoho pohybů je doprovázeno bolestí.

Ale změny na páteři, jak stárneme, jsou normální. Jeho struktury se tedy začnou opotřebovávat v průměru po 30 letech a ve věku 60 let již 9 z 10 lidí má cervikální spondylózu. U většiny lidí je však asymptomatická.
Jiné důvody
Méně často se bolesti šíje objevují v důsledku podchlazení nebo silného stresu, v důsledku vyhřezlých plotének nebo abnormalit krčních obratlů – kostních výrůstků (ostruh), které stlačují nervy vybíhající z míchy.
Nejčastějším zdrojem bolestí krční páteře a ramenního pletence je nadměrné napětí (obrana) svalů: trapézy, dlouhé zádové svaly krční páteře.
Svaly krční páteře jsou navíc úzce spojeny s aponeurózou – širokou šlachovou ploténkou, která obepíná hlavu. Svalové elementy aponeurózy v okcipitální, temporální a frontální oblasti navazují na svaly krční oblasti, takže bolest šíje je často doprovázena bolestí hlavy. Bolest šíje, která se objevuje po delším sedavém zaměstnání nebo spánku v nepohodlné poloze a je kombinována s bolestí hlavy, je tedy ve většině případů spojena s nedostatkem fyzické aktivity a nesprávným držením těla a není zdraví nebezpečná.
Fenomén tech neck, tzv. techno-neck nebo neck éry internetu, je spojen s bolestí vznikající v důsledku nepohodlného držení těla. Techneck je výsledkem neustálého používání počítače a smartphonu, kvůli kterému je člověk nucen ohýbat krk. Faktem je, že relativní hmotnost hlavy se zvyšuje s předklonem. V „rovné" poloze je tedy průměrná hmotnost hlavy dospělého 5 kg. Pokud předkloníte hlavu alespoň o 15°, zatížení krčního svalstva bude 13 kg, při 30° - 20 kg, při 60° - 30 kg. V důsledku neustálého přetěžování dochází k přetěžování šíjových svalů, mikrotraumatům, zánětům, fibróze (přerůstání vaziva) a tím i bolestem.

Důvody přispívající k rozvoji degenerativních změn krční páteře
Výskyt bolestí krční páteře je usnadněn porodními nebo jinými poraněními páteře, anomáliemi jejího vývoje, posturálními poruchami, svalovou dystonií, ale i dlouhodobou imobilizací, obezitou a některými autoimunitními onemocněními.
- Dlouhodobá imobilizace je stav, kdy je člověk v důsledku základního onemocnění nucen déle než měsíc ležet. V důsledku toho svaly ochabují – a při vertikalizaci, kdy se jejich zátěž zvyšuje, se nadměrně napínají. Dochází k bolesti.
- Obezita: Nadměrná tělesná hmotnost zvyšuje stres na páteřní struktury a může způsobit bolest.
- Autoimunitní onemocnění, při kterých dochází k destrukci chrupavkové tkáně (autoimunitní artritida, polychondritida), také vedou k bolestem krku.
Fáze degenerativních změn v krční páteři
Existují 4 hlavní fáze degenerace (destrukce) krční páteře:
- Fáze I: meziobratlové ploténky se ztenčují, v oblasti krku se objevuje mírné nepohodlí;
- Etapa II: meziobratlové ploténky jsou deformované, vzdálenost mezi obratli je zmenšena. Bolest se zvyšuje s pohyby v krční páteři;
- Stupeň III: chrupavka a obratle se o sebe třou, bolest šíje se stává konstantní a pohyby jsou omezené. Při velmi těžkých deformitách krční páteře se může objevit syndrom vertebrální tepny s poruchami zraku a vestibulárního aparátu, bolestmi hlavy;
- IV etapa: degenerativní změny jsou výrazné, pohyby v krční páteři jsou velmi omezené a bolestivé. Oblast krku může být téměř zcela imobilizována.
Příznaky degenerativních změn v krční páteři
Většina lidí s cervikální osteochondrózou zažívá chronickou bolestivou bolest a ztuhlost krku. S progresí onemocnění se mohou objevit další příznaky (zejména jsou-li utlačeny míšní kořeny, vertebrální tepna a přilehlé nervové pleteně).
Příznaky degenerativních změn v krční páteři:
- bolest krku, která se zhoršuje pohybem nebo stáním;
- bolest vyzařuje do ramene nebo paže;
- necitlivost, brnění a slabost v pažích a rukou;
- cvakání nebo skřípání v krku (zejména při otáčení hlavy);
- bolest hlavy;
- záchvaty závratě;
- zhoršená koordinace pohybů;
- ztráta kontroly močového měchýře nebo střev.
Pokud se takové příznaky objeví, měli byste se co nejdříve poradit s neurologem.
Typy příznaků "cervikální osteochondrózy"
Všechny příznaky „cervikální osteochondrózy" lze podmíněně rozdělit do 3 skupin neboli syndromů: syndrom vertebrální, radikulární a vertebrální tepny.
Příznaky vertebrálního (spinálního) syndromu:
- křupání v krku při pohybu;
- omezená pohyblivost;
- porušení umístění obratlů vůči sobě navzájem v krku;
- vyhlazení přirozené krční lordózy nebo laterálního zakřivení v krční páteři (lze vidět pouze na rentgenu, MRI nebo CT).
Příznaky radikulárního syndromu:
- necitlivost prstů na jedné nebo obou rukou;
- střelba, palčivá bolest v krku, vyzařující do paže nebo obou paží;
- dystrofie svalů krku a paží.
Příznaky syndromu vertebrální artérie:
- paroxysmální závratě, až ztráta vědomí;
- náhlé skoky v krevním tlaku;
- hluk v uších;
- rozmazané vidění nebo skvrny v očích;
- ztráta rovnováhy a záchvaty nevolnosti při pohybu hlavy;
- bolest hlavy (silná bolest na jedné nebo obou stranách).
Diagnostika degenerativních změn krční páteře
Aby lékař pochopil příčinu bolesti krku a stanovil diagnózu „degenerativních změn v krční páteři" (běžně nazývané cervikální osteochondróza), bude muset provést vyšetření, prostudovat anamnézu, vyhodnotit výsledky laboratorních testů a instrumentálních vyšetření. .
Diagnostiku a léčbu cervikální osteochondrózy provádí neurolog.
Inspekce
Během vyšetření lékař vyslechne stížnosti pacienta, objasní podrobnosti o anamnéze a provede vyšetření: zkontroluje reflexy, svalovou sílu, citlivost a stav vestibulárního aparátu.
Při „cervikální osteochondróze" mohou být v oblasti krku pozorovány viditelné oblasti svalové atrofie (úbytek svalů), snížený nebo zvýšený svalový tonus dlouhých zádových svalů a statické poruchy v cervikální oblasti. Při palpaci svalů si člověk stěžuje na bolestivost a při záklonu hlavy může bolest vyzařovat do hlavy nebo paží, může se objevit závratě nebo bolest hlavy.
Kromě toho mohou pacienti zaznamenat motorické poruchy v rukou (slabost), problémy se zrakem a sluchem.
Lékař může také požádat pacienta, aby chodil, stál na jedné noze se zavřenýma očima nebo se dotýkal nosu. Specialista tak bude schopen posoudit, zda není narušena koordinace pohybů, zda nejsou problémy s hrubou a jemnou motorikou.
Laboratorní diagnostika
K posouzení celkového stavu kostí jsou pacientům s podezřením na cervikální osteochondrózu předepsány krevní testy na celkový a ionizovaný vápník, stejně jako markery růstu a destrukce kostní tkáně - osteokalcin a osteoprotegerin, alkalická fosfatáza.
Při progresivní cervikální osteochondróze dochází k destrukci kloubů, může dojít ke snížení obsahu vápníku a naopak ke zvýšení osteokalcinu a osteoprotegerinu.
Celková kreatinkináza je také považována za marker destrukce svalové tkáně u myositidy cervikálních svalů.
Kromě toho může lékař potřebovat vyhodnotit krevní hladiny mikroelementů, které se podílejí na regulaci svalového tonusu: hořčík, draslík, sodík.
Instrumentální diagnostika
K určení příčiny bolesti krku a souvisejících poruch jsou nezbytné zobrazovací studie: radiografie krční páteře, počítačová tomografie a magnetická rezonance, elektroneuromyografie.
- Radiografie.Pomocí rentgenového záření můžete identifikovat deformace kostí, zhoubné nádory a degenerativní změny v kloubech.
- Počítačová a magnetická rezonanceprovádí se při podezření na patologii páteře, míchy nebo mozku. Počítačová tomografie prokáže hemangiomy obratlových těl a hrubé deformity krční páteře. Magnetická rezonance je více informativní pro vizualizaci svalů, kořenů a míchy.
- Elektroneuromyografie- metoda pro studium účinnosti přenosu vzruchu po nervovém vláknu pomocí elektrického proudu nízké intenzity. Test může být mírně nepříjemný. Studie pomáhá objasnit vedení vzruchů podél kořenů, nervů a od nervů ke svalům, potvrdit poškození nervů nebo svalů a objasnit povahu a úroveň poškození.
Léčba degenerativních změn krční páteře
Hlavními cíli léčby degenerativních změn krční páteře je zmírnění bolesti, zabránění útlaku nervů v krku a obnovení krční pohyblivosti.

V závislosti na závažnosti stavu může lékař předepsat léky, fyzikální terapii nebo masáže. Chirurgický zákrok může být nutný, pokud dojde k sevření nervů nebo deformaci kloubů.
Medikamentózní léčba degenerativních změn krční páteře
Bolest v krku lze zmírnit léky.
Léky na zmírnění bolesti a ztuhlosti krku:
- lokální anestetické masti, gely a náplasti;
- nesteroidní protizánětlivé léky;
- hormonální léky ve formě tablet nebo injekcí do oblasti postiženého kloubu;
- svalové relaxanty pro zmírnění svalových křečí;
- antidepresiva k úlevě od chronické bolesti.
Nemedikamentózní léčba cervikální osteochondrózy
Spolu s lékovou terapií je důležité, aby pacienti s cervikální osteochondrózou prováděli cvičení krku. Za tímto účelem je osoba odeslána ke konzultaci k fyzioterapeutovi. Učí, jak správně protahovat a posilovat svaly šíje a ramen.
Váš lékař může doporučit podložky nebo válečky s kovovými nebo plastovými jehlami. Používají se 15-30 minut před spaním k uvolnění svalů.
Nošení Shantzovy dlahy (krční ortézy) je pasivní cvičební terapie pro hluboké svaly krční oblasti, které se cvičením obtížně ovlivňují. Když si člověk nasadí dlahu, svaly se uvolní, a když je sundá, napnou se. Pokud nosíte dlahu 15-20 minut několikrát denně, můžete je cvičit a posilovat.
Má smysl nosit ho pouze 2–3 hodiny, pokud máte vážná poranění krku. Navíc byste v něm neměli ležet, tím méně spát.
Chirurgická léčba degenerativních změn krční páteře
U pacientů s těžkou deformací páteře, kteří mají skřípnutý nerv, je zpravidla nutná operace.
Při operaci chirurg odstraní patologické prvky (kýlní výběžky, útvary apod. ) nebo část obratle. Po takové léčbě je nutná dlouhá doba rehabilitace: nošení dlahy Shants nebo tuhé dlahy na krční páteř, fyzioterapie, pravidelná chůze, léky proti bolesti.
Komplikace a následky degenerativních změn v krční páteři
Bez léčby se meziobratlové ploténky postupně opotřebovávají a obratle jsou „vymazány".
Časté komplikace degenerativních změn v krční páteři:
- syndrom nezvladatelné bolesti v hlavě, krku, hrudníku;
- křeče, poruchy hybnosti a necitlivost rukou;
- časté závratě, zhoršená koordinace pohybů, jemná a hrubá motorika.
Prevence degenerativních změn krční páteře („cervikální osteochondróza")
Specifická prevence pravé cervikální osteochondrózy neexistuje, protože jde o dědičné onemocnění.
Aby se zabránilo vzniku nespecifické bolesti krku, která je mylně spojována s cervikální osteochondrózou, je důležité dbát na správné držení těla a být fyzicky aktivní: čím více se člověk pohybuje, tím lepší je stav svalů, kostí, vazů a kloubů.
K udržení fyzické aktivity potřebují dospělí 150 minut středně intenzivní aerobní aktivity týdně. Vhodná je rychlá chůze, plavání, jízda na kole, tenis, tanec nebo kolečkové brusle. Pilates a jóga vám pomohou posílit svaly.
Kromě toho gymnastika pomáhá vyhnout se přetížení krčních svalů a vzniku bolesti: naklánění hlavy dopředu, dozadu, střídavě ke každému rameni a otáčení, stejně jako spaní na ortopedickém polštáři.
Měli byste se vyvarovat poranění krční páteře: neskákat do vody hlavou dolů, v autě používat bezpečnostní pásy (prevence poranění krční páteře při nehodě).

Poloha při spánku při bolestech zad
Bolest v krku a zádech, která je často připisována osteochondróze, může být důsledkem nepohodlné polohy při spánku.
Během spánku by měla být hlava a páteř přibližně ve stejné úrovni. Tato poloha minimalizuje dodatečný tlak na oblast krku.
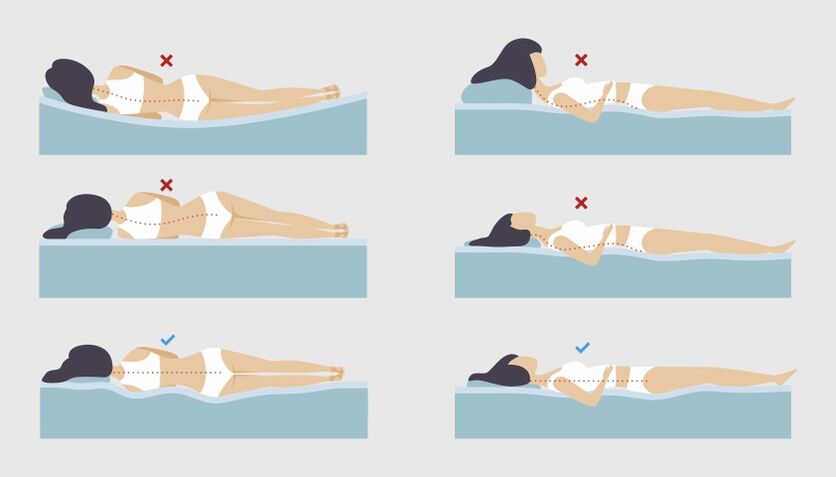
Pokud člověk spí převážně na zádech, měla by být výška polštáře v průměru 6–11 cm. Pro ty, kteří spí na boku, by měl být polštář silnější: od 9 do 13 cm. být udržovány mezi ramenem a hlavou, krční páteř nebude propadat a svaly se namáhají, aby kompenzovaly nepříjemnosti.
Navíc, čím větší je váha osoby, tím vyšší by měl být polštář. Pozor si také musíte dát na tvrdost matrace. Čím je měkčí, tím více se bude pod váhou těla prohýbat a polštář by měl být vyšší. Navíc je lepší nespát vždy jen na jedné straně – to vede ke svalové nerovnováze.
Pokud člověk preferuje spaní na břiše, může častěji trpět bolestmi zad a šíje. Faktem je, že v této poloze je obtížné udržet páteř v neutrální poloze. Pro uvolnění napětí ze zad si můžete dát polštář pod pánev a podbřišek a zvolit plochý polštář pod hlavu, nebo dokonce spát bez něj.
Kromě toho můžete použít speciální ortopedický polštář.
FAQ
- Kde může bolest vyzařovat z „cervikální osteochondrózy"?
Bolest z degenerativních změn v krční páteři může vyzařovat do ramene nebo paže a také zesílit při pohybu nebo stoji.
- Jak zmírnit záchvat závratě s „cervikální osteochondrózou"?
Abyste se zbavili záchvatu závratě, měli byste zaujmout pohodlnou polohu, ve které je pravděpodobnost pádu minimální (sedět na židli s oporou zad nebo si lehnout) a přivolat pomoc. Po 5–7 minutách se můžete pokusit otočit hlavu: s největší pravděpodobností během této doby záchvat závratí pomine. Pokud závratě přetrvávají nebo se zhoršují, objeví se nevolnost, zvracení nebo jiné neurologické příznaky (porucha řeči, zraku, pohybu, polykání, citlivosti), měli byste co nejdříve zavolat sanitku.
- Jak správně spát s „cervikální osteochondrózou"?
Během spánku by měla být hlava a páteř přibližně ve stejné úrovni. Tato poloha minimalizuje dodatečný tlak na oblast krku.
- Jak dlouho trvá exacerbace „osteochondrózy" krční páteře?
V průměru trvá exacerbace příznaků v důsledku degenerativních změn v krční páteři („cervikální osteochondróza") 4 až 7 dní. Ke snížení bolesti se používají nesteroidní protizánětlivé léky a myorelaxancia. Během této doby je pro člověka lepší zachovat klid a nosit nákrčník.
- Který lékař léčí „osteochondrózu" krční páteře?
Diagnostiku a léčbu bolesti v krční oblasti provádí neurolog, neurochirurg, ortoped a praktický lékař.















































